2017年6月16日 : 腰の痛み
病院では異常なしと言われる意外な腰痛の原因とは
腰痛というと急に痛くなるギックリ腰や長年病院に行っても治らない慢性的な腰痛がありますね。
一般的なギックリ腰は荷物を持ち上げる時にかがんだ際に腰に負担がかかって痛めるという認識が多いのではないでしょうか?
※ギックリ腰についての説明はこちら
慢性的な腰痛に関しては色々な原因があります。

椎間板ヘルニアや脊柱管狭窄症などはっきりした原因で痛みが出ているのは15%くらいと言われています。
日本腰痛学会が発表されている原因不明の腰痛は85%になると言われています。
みなさんが腰が痛い時に病院に行って痛み止めや湿布をもらいますよね?
85%の方は原因不明の腰痛に対して処方されているという事になります。
ここでは内臓からくる腰痛についてお伝えします。
内臓と腰痛の関係性
腰痛になると湿布を貼ったり痛み止めの薬を飲んだり誤魔化したりしませんか?
あなたの体が元気だったらそのような誤魔化しは通用するかもしれません。しかし、体が疲れ気味な人だとそうはいきません。

体が疲れているというのはどのような状態かと言いますと。。。
1.夜、寝たいのに眠れない
2.朝起きてもスッキリせず毎日がだるい
3.仕事の時に集中できない
4.食後に胃がムカムカする
5.便秘気味
6.慢性的な頭痛がある
7.肩が凝っている
体が疲れているという事は内臓の働きが悪くなっているんですね。
1日生活していると必ず疲労の物質は体に溜まってきます。
その疲労の物質を処理してくれるところが内臓なので内臓そのものが働きが悪いと体の疲れがいつまでたっても取れません。
内臓が弱っていたら食事の栄養も吸収しにくくなりますし、腰痛のための痛み止めを飲んでも吸収しにくいので薬の効きは悪くなります。
内臓の働きが大切なのはご理解いただけたでしょうか?
では内臓からくる腰痛をお伝えします。
内臓からくる腰痛
内臓は体の体幹の中に入っています。大きな筒の中にホルモンが入っているというイメージでもいいかと思います。
内臓が病気になると内臓自体が腫れて肥大してしまう事によってお腹や腰が圧迫されて痛みが発生します。
体幹(筒)の大きさは決まっていますから内臓肥大によって内側から外への圧迫の力によって腰痛の程度も違ってきます。
内臓の病気からくる腰痛は
肝炎、尿路結石、腎盂腎炎、膵炎、すい臓がん、胆石、胃潰瘍、慢性胃炎、十二指腸潰瘍、子宮筋腫、子宮内膜症、子宮がん、卵巣炎、卵巣嚢腫
などがあります。
このように腰痛は腰だけが原因ではでません。
痛いところが悪いと思いがちですが、本当の原因を突き止めていくと腰痛の原因が他にもあるということが多いです。
胃や腸からくる腰痛
胃や腸の不調から腰痛になる場合もあります。逆に腰が痛くて胃や腸が悪くなる場合もあります。
胃や腸が弱ってくると普段、胃腸を支えているお腹の筋肉も衰えてしまいます。そうなると支えがなくなるために腰の筋肉に負担がかかって血の流れが悪くなります。
そうなると胃や腸と腰が同時期に痛くなるという事になりかねません。
胃や腸の不調の1つとして胃潰瘍や十二指腸潰瘍などがあります。これらは胃や腸にある消化液が胃そのもの、腸そのものを溶かして傷を作ってしまう病気です。これらは食べ過ぎや飲み過ぎストレスなどにより起こる病気です。
食後に痛みを感じるのが胃潰瘍の可能性があり空腹の時に痛みを感じるのが十二指腸潰瘍の可能性があります。
腰痛に関係する内臓の症状はいろいろありますが、内臓の疲労が出始めの頃は病院に行ってレントゲンやMRIなど検査をしても異常が出ない場合も多いです。

内臓に疲労が溜まった状態というのは食後のムカムカ感、もたれている感覚アルコールを飲み過ぎた時のなどがそれにあたります。
内臓に疲労を溜めないようにすることが腰痛予防のキモになります。
1.アルコールを飲み過ぎない
2.刺激物を摂り過ぎない ※コーヒー、緑茶など
3.食事を食べ過ぎない
4.甘いものを食べない
5.睡眠時間を7〜8時間とる
これら5つを意識して生活するだけでも腰痛が寛解していくことが多いです。


婦人科系の病気からくる腰痛
女性にとっては憂鬱な生理。生理の時に腰周辺が重く感じたり痛みを感じたりすることがあると思います。
ひどい人だと立つときや座る時に痛みが出るので日常生活に支障が出てしまいます。

生理中に起こる腰痛の原因としては、
1.骨盤の歪み
2.血の流れが悪くなる
3.ホルモンバランスの崩れ
という3つが主な原因になります。
骨盤の歪みがあると骨盤を支えている筋肉に負担がかかり、血の流れが悪くなり、血の流れが悪くなる事によって、内臓に負担がかかりホルモンバランスが崩れてしまいます。
骨盤の歪みがなく定期的に生理が来ている方だと腰痛になる方は少ないです。
骨盤の歪みは専門の機関に行って検査をしてもらってください。
骨盤に異常がないのに腰痛が出る方は
子宮筋腫、子宮内膜症、子宮がん、卵巣炎、卵巣嚢腫などが原因で腰痛が出ている可能性があります。
女性にとって骨盤の周囲は非常に重要になります。
生理痛でも病気でも根本的には冷えが原因です。

冷えを解消するには
1.冷たいものを飲まない
2.お風呂に入る時は湯船に20分入る
3.水分を1日2ℓ摂る
4.食物繊維を多く摂る
5.最低20分の運動をする
冷えの原因として便秘があります。
つまり冷えて便秘になると腰痛になるという事です。

内臓からくる腰痛はいろいろと原因があるということがご理解いただけましたでしょうか?
また、病院でレントゲンやMRIなどの検査をしても原因がわからない内臓の疲労からくる腰痛もありました。
日常のストレスや内臓に負担をかける食生活を見直して頂いて、なおかつ女性であれば冷えを改善するように意識して生活をしてみてください。
今回は腰痛の事についてお伝えしましたが、肩こりや頭痛なども内臓から症状が出ることも多いです。
もし、上記のような症状で病院や治療院に行ってなかなか治らない方がいらっしゃるのでしたら電話相談も対応していますので遠慮なく連絡して下さい。
最後に
想像してみてください。
毎日、肩こりや腰痛のない生活をしていた頃を思い出してみてください。
子供の頃に怪我をしても一晩寝たら痛みがなくなっていませんでしたか?これって内臓の働きが正常だったんですよ。
内臓の働きを正常にする当院の施術を受けて頂いた方は、「朝スッキリ起きれるようになった」「寝返りするときの痛みがなくなった」「仕事に集中できるようになった」という声を多く頂いております。
もし、あなたが今までいろいろな整体院や病院に行ってもこのような状態になっていないのであれば是非とも当院の施術を受けてみてください。
施術中は留守番電話になっていますからご用件をお伝え頂いたら折り返し連絡させて頂きます。
松阪市のバキバキしない施術 てらだ鍼灸整骨院
☎︎0120−405−100
その他の腰痛でお悩みの方はこちら
お客様の声はこちら
2016年6月28日 : 腰の痛み
三重の整体、松阪市駅部田町「てらだ鍼灸整骨院」副院長
「医者が認める 無痛整体集団」山口です。
今回のテーマは
あなたの腰痛の原因は実は普段の生活習慣の中にあった
もし今、あなたがふとした拍子に腰を痛め、何をするにも痛みがでる、
一日中、外にも出ずにソファーに持たれながらパソコンをしているなら最後まで読んでみて下さい。「パソコンしてる場合じゃないなぁ」そんな気持ちになるかも、いやっなるはずです。
Oさんは自宅で毛布を片付けようと中腰になった時に腰に激痛が走り、痛みのためにその日は何もできませんでした。
もともと腰痛があり、腰椎椎間板ヘルニアと診断されたこともありました。
最近は腰痛がなかったので腰痛のことを忘れているほどでしたが、今回の腰痛はいつもよりひどい状態ということでした。
痛みがひどいため、日常生活にも支障が出るためパソコンで検索して当院に来院されました。
来院時は負傷して2日目。
痛みは変わらずに歩くのもしんどそう。
話を聞くと、普段はほとんどベッドの上でクッションに持たれてパソコンをしている、そんな生活を送られていました。この態勢が楽なんです(^^)とおっしゃていました。
(この生活送ってたら体も痛めやすいやろうなぁ) そんなこと思いながら問診。
腰痛の治療は病院では電機をしたり、腰の牽引をしたり、薬、湿布の処方をされたりします。
中にはそれで痛みがとれる方もいますが、Oさんの場合はなかなかそれでは難しいかなと思います。
それはなぜか?
それは腰痛を起こした原因が腰ではなく違うところにあるからです。
Oさんの場合は問診で話を聞いたときに予想はしていましたが、実際検査すると骨盤の歪みがあり、背骨の柔軟性もありませんでした。骨盤が固まってる感じです。普段の楽な姿勢、実はそれがよくなかったんです。その状態だと、もともと自分で治そうとする力(自然治癒力)がうまく働きません。体の循環が悪いということですね。(>_<)
骨盤の歪みをとり自然治癒力を高めることができることが当院の強みだと考えています。
実際どんなことすんの?わしにはきつい刺激は無理やと思っているあなた!大丈夫ですよ。
と~~~てもソフトに触れるだけですから!安心してください。
Oさんは施術を受けられ2回目には当院へ来る前に軽く散歩してから来院されるほど痛みは和らいでいました。はじめの2回は週に2回その後、週に1回、合計で7回来院されました。痛みはとれ散歩が日課になり、なるべくベッドの上にいないようになりました。
Oさんの場合数回で痛みが和らぎましたが、大事なのはそのあとですね!
腰痛が起きない体づくりをしていかなければいけないんです。
体を動かすことですね。
別にスポーツをして下さいとは言いませんが、あなたのできる範囲でいいですよ。痛めた時でも安静にしているよりは少し痛みが引いてきたら、動かせる範囲で動かしていったほうが痛みがとれるの早いんです。
もし、腰を痛めたけど動くのが、しんどいからこのまま様子を見ようかなっと、思っているなら今すぐ電話してほしい。
何度も痛めたり、痛みが長引くのもいやでしょう?
痛みがない快適な生活を送りましょう。
最後まで読んでくれてありがとうございます。
感謝。
2016年3月22日 : 腰の痛み
急激な腹痛…といって、真っ先に思い浮かべるのは「盲腸」という方は多いことでしょう。この「盲腸」、正式病名を「虫垂炎」といいます。
虫垂炎とは
虫垂は盲腸の内側端に付属する細長い小指大の管腔臓器で、ここで急性の化膿性炎症が起きる病態を急性虫垂炎と呼んでいます。
「盲腸」という通称は虫垂が盲腸内に属していることから、触診時に盲腸の腫れを示し説明することから、一般的になったと言われています。
急性腹症の原因としても最も頻度が高いのですが、大半が命に関わる状態ではなく、適切な診断及び治療が施されれば予後は決してわるいものではありません。
その証拠に、研修医が初めて担当するオペは、「アッペ(虫垂炎切除術)」がセオリーになっています。
症状の程度は、軽度の炎症(カタル性)から、全層性の化膿性(蜂窩織炎症)、更には壊疽性に至る種々の炎症変化が認められています。
虫垂の主な閉塞転機は、糞石や異物、腫瘍、寄生虫などの何らかの理由で虫垂に軽度の炎症が起こり、壁に浮腫、充血、リンパ組織の過形成が生じ、虫垂内腔が閉塞して化膿性、壊疽性変化に伸展すると考えられています。
特に、成人では糞石によるもの、小児ではリンパ濾胞の過形成によるものが多く、幼児期以降に好発します。
全人口のうち、欧米では約7%、わが国では20~25%が一生のうちに罹患するといわれるほど、頻度が高い疾患です。特に10歳代から20歳代は、リンパ組織発達の著しい為に虫垂炎発症率が高くなっています。
症状と診断
一般的に食欲不振もしくは疲労時に吐気を伴う腹痛(多くは心窩部痛)、発熱が初発の症状として現れ、腹痛は次第に右下腹部に移行していきます。一定期間持続後、発熱、腹痛が著明になるなど急に増悪し、まれに敗血症、ショック状態に陥ることがあります。
悪心・嘔吐を伴い、次第に右下腹部に局在していく腹痛があれば、ある程度予測・診断は可能となります。圧痛部位は右上腸骨棘側の点に最も点在し、下腹部のMcBueney点(臍と右上前腸骨棘を結ぶ外側1/3の点)やLanz点(左右上前腸骨棘を結ぶ右側1/3の点)に圧痛を認めることが多いといわれています。
これらの圧痛点に腹膜刺激症状である筋性防御(反射性腹壁緊張)や、手を離した瞬間に疼痛を感じる、いわゆるBlumberg徴候があり、白血球の増加(核の左方変位)と発熱があれば診断は確定となります。
蜂窩織炎性や壊疽性では、Rosenstein徴候(左側臥位で圧痛増強)及びRovsing徴候(左下腹部の圧痛による右下腹部痛の誘発)なども認められます。
圧痛点の触診以外にも、検査方法があります。血液検査では、一般的に白血球及び好中球比率が増加し、CRPも上昇も顕著になります。腹部X線検査では、右下腹部に腸管ガス像の消失、膿瘍腔内のガス像である二ボーが認められることがあります。
超音波検査では、虫垂の腫大(小児で約6mm以上、成人で約9mm以上)や壁肥厚などの所見を、CT検査では、虫垂の腫大や壁の肥厚濃染像、糞石や虫垂周囲の脂肪組織の炎症性変化を認めることができます。超音波検査やCT検査は診断能が高く、腫瘍や腹水の存在などの所見も得られ、腸憩室炎・腸間膜リンパ節炎・急性腸炎・結腸腫瘍・クローン病・婦人科疾患(子宮外妊娠、骨盤腹膜炎、卵巣嚢腫など)・尿管結石などの他疾患との鑑別にも有用となります。
しかしながら、腹痛も軽度で圧痛も少なく、白血球増加や発熱のない虫垂炎もあります。特に小児や高齢者では圧痛点が不明瞭な場合が多く、さらには非典型的な経過をたどるケースもあるため、重症化する可能性が高くなります。
また、妊娠では子宮による圧迫で、虫垂が頭側に変位することに注意する必要があります。妊娠に気がついていない場合もありますから、性別や年齢によっては問診の上で、検尿検査や妊娠反応検査も行うことも必要になります。
治療
炎症が粘膜側に限局したカタル性、漿膜側まで広がった蜂窩織炎性、周囲腹膜まで広がった壊疽性に分類され、穿孔に至ることもあります。
原則的には手術による虫垂切除が最善となります。腹膜炎を合併した場合には抗生物質の投与と、ドレナージによる膿瘍の排出が必要となります。保存的療法は診断がつかないときの経過観察目的で行われ、絶食及び輸液を併せて行うようになります。
【急性カタル性虫垂炎】
急性虫垂炎の初期病変といえる状態で、虫垂は充血・腫大し、その粘膜には浅いびらんが見られるのですが、白血球浸潤はあまり著明ではありません。虫垂切除のみにて治癒し、合併症を起こすこともほとんどありません。頻度は不明ながら、この段階で抗生物質を投与することにより保存的に治癒することもあります。
【保存的加療】
入院、禁食のもと、十分な輸液と第2世代セフェム系抗菌薬(セフメタゾン注)の投与を行います。症状や所見に改善が見られない場合は、手術へと移行します。
腫瘤を形成している場合はカルバペネム系(フィニバックス注)などの抗菌薬を投与して、軽快後に消化管精査を行います。
【外科的治療】
蜂窩織炎性や壊疽性虫垂炎で、腹膜刺激症状が明らかな症例では、早急に虫垂切除術を行います。
術前に十分な輸液と抗菌薬(膿瘍形成症例や穿孔症例ではカルバペネム系抗菌薬)の投与も必要となります。術後合併症には、創部感染、腹腔内膿瘍、縫合不全などがあります。
・急性化膿性虫垂炎
急性カタル性虫垂炎が進行したもので炎症が筋層から全層に波及します。虫垂は腫大し、表面に膿を認めます。
ときに周囲の大網や臓器に癒着を起こし、腫瘤を形成するようになり、放置すると血流障害を起こし壊疽性虫垂炎へと進行してしまいます。治療は外科的切除となります。
・急性壊疽性虫垂炎
蜂窩織炎性虫垂炎が最も進行したもので、虫垂壁が壊死を起こし、虫垂は高度に腫張、部分的に暗赤色ないし黒色を呈します。虫垂内容は悪臭があり、泥状となります。
しばしば穿孔をきたし、腹膜炎に移行する場合があります。治療は外科的手術であり、この時期には虫垂切除とともに局所のドレナージが必要となります。
・急性穿孔性虫垂炎
急性虫垂炎が進行すると、根部で内腔が閉塞し、内腔圧が上昇、虫垂は腫大します。
虫垂壁は全層性に炎症を呈し、治療されないと血行が不良となり、ついには壊死性変化を起こし穿孔に至ります。穿孔すると内容である便や膿が本来無菌である腹腔内に流出し、汎発性あるいは限局性腹膜炎を引き起こしてしまいます。
初発症状から穿孔までの時間は24時間程度と言われています。全年齢での穿孔率は20%程度、小児で10%、50歳以上で70~90%という報告もあり、高齢者に多くみられます。
小児では小網の発達が悪く汎発性腹膜炎になりやすいことが、高齢者では動脈硬化・虫垂の筋組織の脆弱化・初期症状の乏しさなどが原因と推定されています。
まとめ
虫垂炎の手術は全身麻酔または腰椎麻酔下に、開腹手術又は腹腔鏡手術を行われます。
腹腔鏡下の手術では、開腹手術に比べて腹腔内の広範な検索が可能で整容性が優れていることに加えて、入院期間の短縮や創部感染が少ないなどメリットがあり、積極的に選択する医療機関も増えてきています。
傷口が小さく目立たないというのは、成長期の学生や女性には嬉しいニュースかもしれません。
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2016年3月20日 : 腰の痛み
前立腺炎は急性あるいは慢性の経過をとる前立腺炎と、その類似症状を呈する病態の総称です。よく、自覚症状が酷似していることから前立腺肥大症と同意義の疾病と思われがちですが、全くの別疾患ですし、治療方法も異なります。
症状と診断
尿道炎とは異なり、尿道からの排膿はないものの、頻尿、排尿後不快感、残尿感、会陰部重圧感、腰痛の停止などを生じます。なかには神経症となる、勃起不全・性欲減退らの性的障害を訴える場合もあります。症状としては軽症ですが、一般的に難治性で、しばしば高熱を併発することもあります。
【急性細菌性前立腺炎(NIH分類1)】
悪寒戦慄を伴う発熱と頻尿、排尿時痛などの膀胱刺激症状などで急激に発症します。射精時痛や排尿障害、時には尿閉をきたす場合もあります。直腸診で腫大した軟らかな圧痛を有する前立腺を触知して、初尿(VB1)あるいは中間尿(VB2)で膿尿及び細菌尿を認める。
【慢性前立腺炎】
頻尿、残尿感、排尿困難、会陰部の疼痛や不快感、腰痛、下腹部痛など多彩な症状を呈します。炎症が急性期から移行して難治性となり、慢性期に移行することがありますが、前立腺液は無菌的なことが多く、急性期より白血球は少ないのが特徴です。発熱は伴わず、さらに長期間慢性炎症が存在していると前立腺腔の拡大、前立腺液の非感染性のうっ滞により二次的変化を起こし、ますます難治性となります。
・慢性細菌性前立腺炎(NIH分類2):前立腺圧出液(EPS)及び前立腺マッサージ後の初尿中(VB3)の白血球数の増加及び一般細菌培養で細菌が分離されます。
・慢性無菌性前立腺炎(NIH分類3A):前立腺圧出液(EPS)及び前立腺マッサージ後の初尿中(VB3)中の白血球数の増加を認め、炎症の存在があっても細菌培養において起因細菌が検出されません。
・慢性骨盤痛症候群(NIH分類3B):前立腺圧出液(EPS)及び前立腺マッサージ後の初尿中(VB3)中の白血球を認めず、炎症所見も伴わない場合となります。
*起因細菌が検出されない慢性無菌性前立腺炎と慢性骨盤痛症候群の病因は未だ不明ですが、クラミジアなどの細菌感染症、尿などによる化学的炎症、骨盤内静脈うっ血、心因性要素によるものなどが想定されています。
治療
強い抗生剤治療を行うことで、細菌を消滅させます。高熱を伴う場合は点滴注射にて投与することで、即効性を狙います。
【急性前立腺炎】
尿路感染、特に後部尿道炎より前立腺排泄管内へ、炎症が波及して生ずることで発症しています。原因菌として大腸菌、ぶどう球菌、連鎖球菌が挙げられており、特に大腸菌はその60%を占めています。
第3世代のセフェム系抗菌薬で治療を開始し、治療開始直前の尿培養検査の結果に従って抗菌薬の投与続行や薬剤変更を考慮します。5-7日経過の急性症状が軽快した後、前立腺組織への移行が良好なニューキノロン系抗菌薬などの抗菌剤に変更することもあります。抗菌薬の投与期間は保険適応の観点から2-4週間が限度ですが、経過不良や培養検査を再度行うなど、加療の必要があればその限りではありません。
【慢性膳立腺炎】
細菌の関与が示唆される慢性細菌性前立腺炎(NIH分類2)は慢性前立腺炎の約10%に過ぎず、まずはニューキノロン系抗性薬の2週間投薬が行われます。その後、症状や細菌培養による再評価が行われます。治療開始時に前立腺圧出液(EPS)及び前立腺マッサージ後の初尿中(VB3)で細菌が検出された場合や治療中に臨床症状の改善が認められる場合には投薬を継続します。投与期間は保険適用の観点から4-6週間とし、頻回に細菌培養検査を行う必要があります。症状の改善が不十分な場合は、ハルナールD錠などのα1受容体遮断薬や抗炎症作用を有する植物性薬剤との併用を試みるようになります。炎症反応のない慢性骨盤痛症候群(NIH分類3B)では、α1受容体遮断薬、植物製剤あるいは漢方薬の単独投与で有効な場合もあります。
まとめ
前立腺炎を発症中は、血清前立腺特異抗原(PSA)と呼ばれる前立腺癌の腫瘍マーカーの値が異常な高値を示します。抗生剤の効果で細菌が消滅し、排尿障害がなくなったことで治癒したと思い、マーカー値のことを忘れがちですが、マーカー値の異常が前立腺の炎症によるものなのか、それとも腫瘍によるものなのか、明白にさせることも必要です。また前立腺肥大症でもマーカー値は高値になりやすいので、経過観察が大切になります。
また、前立腺炎は改善と増悪を繰り返す疾病です。飲酒、長時間の座位(ドライブ、デスクワークなど)、疲労、ストレス、冷えなどが症状の悪化を招いてしまいます。また射精時の不快感や軽度の疼痛を感じる場合は、射精自体が前立腺炎症状の悪化につながると思いこみ、射精を控える方もいらっしゃいますが、反対に射精することで症状が改善されることもありますので、ひとりで迷わずに医師に相談しましょう。
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2016年3月19日 : 腰の痛み
生理ではない不正出血が頻繁にある、生理が重たい・痛い、生理でもないのに生理痛のような鈍痛があるなど、慢性的に痛みや不快感を感じたことはありませんか?ついつい、お腹…子宮のあたりをさすったりしたことはありませんか?もしかしたら、その症状は単なる月経トラブルではなく、子宮筋腫の可能性があります。
子宮筋腫とは
子宮筋腫とは、子宮の良性腫瘍で、婦人科で最もポピュラーな腫瘍といわれています。筋繊維と結合組織からなる結節性病変(平滑筋腫)のために、子宮筋層に大小種々の結節状、球状の腫瘍として発症します。発症個数は1個のみのこともありますが、多くは多発していることから、子宮体積の増大を認めます。
子宮筋腫は思春期以降に発生(性成熟期に顕在化)すること、閉経以降に発育が止まる(閉経後には鎮静化)ことが多いことから、卵巣機能と子宮筋腫発生には密接な関係があるエストロゲン依存性疾患と考えられています。
発生頻度は子宮腫瘍中最も多く、婦人科外来患者の約5%を占めています。剖検例では30歳代で20%(4-5人に1人の割合の罹患率)、50歳代で40%と高率であるものの、その多くは小結節で無症候性のことも珍しくもなく、医師を訪れることもなく発見されずに見過ごされていることが現状です。結節の発症部位により体部筋腫(子宮筋腫の大多数を占め、約95%)、頸部筋腫、膣部筋腫と分類される。
症状と診断
主たる症状は月経時の出血量の増加や月経期間が10日以上続く過多月経や過長月経など出血・不正出血、や月経困難症にまつわるものが多く、その他にも、ひどい月経痛、腫瘤感、貧血、腰痛、頻尿、動悸や息切れを引き起こします。
また子宮筋腫ができてしまうと受精卵が着床しづらい状況が作り出されてしまう、卵管付近の筋腫は精子や受精卵を運搬する機能を低下させて卵管自体を閉塞させて受精卵の移動を妨げてしまうなど、不妊症(妊孕性の低下)や初期流産を引き起こすリスクが高まることが推測されています。
症状で疑診を抱き、双合診で子宮の肥大を認めれば、鑑別診断には経膣超音波検査やMRIによる画像診断が有用となります。子宮筋腫では、境界明瞭な腫瘤を単発あるいは多発性に認めていて、いびつな形状をとることが多くなっています。
治療
無症候性の子宮筋腫では、自覚症状がないために受診しない症例も多く、また検診などで過っけんされても積極的に治療を行う必要性が乏しいものの、定期的な経過観察は行う方が良いでしょう。
過多月経による貧血、日常生活に支障をきたす疼痛、あるいは不妊・不育などの症状がある場合には治療の対象となります。一般的に薬物療法は一時的な効果を認めるのみで根治させることは難しく、手術療法が考慮されることが多くなります。根治手術は子宮全摘術ですが、晩婚化の時代を反映して、子宮を温存する核出術が増えてきています。
【薬物療法】
・対症療法:子宮筋腫による過多月経や月経困難症などの月経随伴症状に対して、症状を軽減する為に行います。病変部に対する直接の治療効果はありません。過多月経に対してはカルバゾクロム系製剤(アドナ錠)や抗プラスミン剤(トラサルミンカプセル)など止血剤を投与、月経痛に対してはロキソプロフェンナトリウム製剤(ロキソニン錠)やフェニル酢酸系製剤(ボルタレンサポ)など解熱消炎鎮痛剤の投与を行います。
・漢方療法:症状の緩和、病巣の伸展抑制を期待して、当帰芍薬散エキスや桂枝茯苓散など漢方顆粒の投与を行います。
・GnRHアナログ療法:無月経に導くことで治療効果を発揮します。しかしながら、その効果は一時的であり、手術直前の貧血改善を図り、病巣の縮小を期待して投与するほか、閉経間近な症例に対して手術を回避する目的で行う逃げ込み療法に用いています。骨量減少などの副作用のため、抗ホルモン剤(リュープリン注やスプレキュア点鼻液)の投与期間は4-6か月に限られています。
・その他のホルモン療法:低用量エストロゲン・プロゲスチン配合剤(低用量ピル)、黄体ホルモン製剤、ダナゾールなど、子宮筋腫における保険適応の方向が検討されています。保険改訂時でなくとも、随時見直しが行われていますので、婦人科の専門医との相談が必要になります。
【手術療法】
・子宮全摘術:子宮筋腫根治手術となります。子宮の大きさ、経産回数、手術既往の有無などにより、膣式・腹腔鏡補助下・腹式アプローチ法を決定します。
・子宮筋腫核出術:妊孕性を温存する為に行います。子宮筋腫の大きさと個数、発生部位などの条件により、子宮鏡や腹腔鏡を用いる内視鏡下手術と従来の開腹手術を選択します。近年の傾向として、核出に際して漿膜面に創がつくケースでは、術後の妊娠成立時に帝王切開分娩を選択することが多くなってきています。
・子宮動脈塞栓術・集束超音波療法:いずれも保険適応外での手段になりますが、子宮筋腫の縮小と症状の軽減を図って行われます。実施施設にも症例にも制限があるので、婦人科の専門医との相談が必要になります。
まとめ
近年急速に治療の選択肢が広がっていています。いずれも一長一短あり、施設によって提供できる手段も違えば、患者によって望むところも異なるため、まずは受診をして、あまねく情報を提供し、症例毎に個別に最善の方法を検討する医師と相談しながら診療を進める必要があります。
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2016年3月12日 : 腰の痛み
「え、ここ数日排便がない。もしかして、また便秘?」
そう悩む言葉を耳にしたことはないですか?便秘症とは無縁だった方でも、加齢と共に排便回数が少なくなるという傾向が見られるようです。
また、長年便秘症だった方も、何とか自力で排便出来ずに、整腸剤や下剤に頼ることも少なくありません。この原因となっているのは複数の要因が単独、もしくは重なり合って便秘を起こしていると考えられています。
便秘の種類
便秘とは数日排便がない、または排便が困難な場合を指し、腹部の張り、ガス排出、腹痛を感じ、やっと排便があっても排便時の痛み、出血、残便感を感じることがあります。
【器質性便秘】
臓器や組織に明白な原因となる疾患がある場合をさし、今回のような便秘症では、胃、小腸・大腸、肛門といった消化管の狭窄や狭小による消化物の通過障害があり、炎症・潰瘍、ポリープ、腸管癒着など原因疾患の治療や外科的な対応が必要になります。特に、中高年では短期間に便秘症になり、体重減少や貧血・血便を伴う場合には消化器の悪性腫瘍の疑いがあります。
【機能性便秘】
器質性疾患:器質性とは反対に、臓器や組織に明らかな疾患はなく、消化管の機能が低下や病気に由来しない異常状態である場合を指し、食生活や生活習慣などが原因で起きる便秘です。その種類は、弛緩性・けいれん性・直腸性に分けられます。
①緩性便秘・・・その移動は、腸粘膜にある横ひだと絨毛といった無数の突起がうねるようにして運搬作業を行っており、これを蠕動(ぜんどう)運動と呼んでいます。胃で消化されてドロドロになったもの=腸内容物が送られてくると、腸内容物を肛門まで運搬しようと、大腸では蠕動運動を始めるのですが、突起は自分ではうねることができないので、その根元の縦走筋(平滑筋の一種)が突起を圧し上げて動かすのです。
ですが、この圧し上げる筋肉が弱かったり、腸内容物を肛門まで運ぶ持続力がなかった場合、運搬作業は途中で止まってしまします。
つまり、腸を動かす筋肉が弱いと、便は動けずに腸内に留まることになるのです。これを弛緩性便秘といいます。運動不足になると縦走筋は活動しにくくなりますから、筋力の衰える高齢者に、特に長期臥床(寝たきり状態)にこの傾向が多く見られます。他にも肥満症、糖尿病、向精神薬を用いる精神疾患にも発症しやすくなります。
②けいれん性便秘・・・弛緩性便秘とは反対に、腸管の緊張が亢進して、けいれんを起こしている状態になります。つまり、腸管に付随する縦走筋や輪走筋が活発に動きすぎてしまい、腸管の蠕動運動が邪魔されることによって便秘になります。これをけいれん性便秘といいます。
腸を動かそうにも動かせない、けいれんが起きても止められないといったにコントロール不能になっているのは、自律神経の調整がうまくいったいないからで、ストレスや自律神経失調症などに多く見られます。
③直腸性便秘・・・下行結腸を過ぎると、腸内容物は一旦直腸に貯められます。直腸の内圧が18mmHg以上になると、脳の排便中枢に神経伝達が行われて、便意を感じます。これを閉便反射と呼びます。この反射が起こると腸管に付随している輪走筋(平滑筋の一種)がギュッと知人で肛門についている内肛門括約筋を弛めようとします。
すると、更に下にある外肛門括約筋が「まだ出てはいけない」と肛門を締めるように縮めて排便を止めるのです。そのまま、外肛門括約筋には頑張ってもらい、トイレに入って初めて腹直筋に力を入れると共に、「いいよ、出ても。」と脳からの伝達が起きて、やっと外肛門金を弛めて排便できるわけです。
やってきた便意を我慢すると排便反射が鈍くなり、内外肛門括約筋の筋力低下して弛緩や収縮が意思通りに行われなくなって、便秘になってしまいます。これを直腸性便秘といいます。縦走筋や輪走筋といった腸に付随する筋肉に緊張感がなくなって、伸びたゴムのような状態にあるといってよいでしょうか。ですから、直腸性はほとんどの場合、弛緩性を伴うことが多くなっています。
便秘を解消しましょう
昔、お腹が痛かった時、あるいは排便できなかった時、よく「の」の字を書くようにおなかを撫でたり、マッサージしたりしませんでしたか?その「の」の時の通り、胃で溶かされた食べ物は、全長およそ7mの腸を通り、約20時間もかけて排出されます。便秘とはその長い工程のどこかで便が車の渋滞のように滞っているのです。
便は栄養や水分を吸収し終えた老廃物…言ってしまえば「絞りカス」です。長い間腸に留まれば、腐りもしますし、ガスも発生します。生ごみをお腹に抱えているようなものですから、何とか解消したいですよね。器質性便秘は専門医の治療が必要になりますが、機能性便秘は私たちの生活をちょっと見直すだけでも改善余地がありそうです。
①筋肉を強化しましょう
弛緩性便秘は蠕動運動を促し、腸内容物の運搬することで解消されます。蠕動運動は腸管に付随している筋肉腸を動かすことでおきますから、筋力を強化すればいいのですが…腸壁についている縦走筋や輪走筋は目に見えるわけでも、手で触れるわけでもありませんから、鍛えられているのかの判断や、どう鍛えたらよいのかという方法を探ることはなかなか難しいことのようです。ですから、その筋肉に収縮を与えるその外側の筋肉…つまり、おなか回りの筋肉を鍛えることが一番の早道といえるでしょう。そう、いわゆる腹筋です。
CMのように、絵にかいたような腹筋運動が絶対に必要なわけではありません。もちろん、毎日のジョギングやジムでの運動ができれば一番ですが、腰椎ヘルニアや関節の変形などで皆が皆、そのようなトレーニングが行えるわけではありません。
ですが、手軽にできる腹筋訓練がありますよ。お腹に力を入れて数秒間静止するだけでも腹筋に緊張を与えることができます。仰向けになって、おへそを浮かせるようにお腹に力を入れることも軽い腹筋になります。少しずつ1回あたりの回数を増やしたり、力の入れ方を強くしていけばいいのです。トイレに立つ度、食前の10分間といった定期的な運動から、無理せず、できる運動から始めてみましょう。
また、歌う時に腹式を使うことも、階段の上り下りに一段ずつ吸って吐いてとゆっくり呼吸方法を行うことも、腹筋のトレーニングになっています。弛緩性便秘は運動不足の人や高齢者に多いと記載しましたが、これは浅い呼吸を繰り返すことで、深く呼吸をする腹式呼吸をしないことも原因しています。おなかに力を入れるようにゆっくりとした呼吸を心がけましょう。
②ストレスを解消しましょう
脳からは「消化を開始して」といった動作指令に加え、「嬉しい・悲しい」などの感情も、「神経伝達物質」を介して神経の細胞から細胞へ、情報として伝えてられています。腸にはその神経細胞が敷きつめられるように存在していますから、ストレスを感じれば、脳が「ストレス」と認識するのと同時に、腸もストレスを感じて、腸の機能は活発性を失って低下してしまいます。
また、脳の1割に対して、腸には9割存在するという「セロトニン」とう神経伝達物質は存在します。このセロトニンはこころのバランスを整える作用のある伝達物質で、「幸せホルモン」とも呼ばれていますから、ストレスを感じた腸ではセロトニンの分泌が行われず、精神バランスが崩れ、元気を失うばかりか、不安症やうつ病などの精神疾患を発症するとされていわれています。
こころの状態とダイレクトなつながりがある腸を、まずは「ストレス」から解放してあげることでけいれん性便秘は解消されます。ちょっとしたことでいいので、「うれしい」「幸せ」と感じる瞬間を作ってみましょう。
例えば、今日は天気がいいとか、髪形が決まった…とか。そうすると、脳から、腸から幸せホルモンのセロトニンがたくさん分泌されて、少し「ストレス」からの重圧からこころが解放されることで「うれしい」「幸せ」と感じる瞬間は断然増えてきますから、その度にセロトニンがまた分泌されます。
セロトニンの活躍で自律神経や腸環境が整っていきますから、排便しやすくなります。少しの量の排便でも、便秘から解放されたことで「幸せ」を感じ、また、セロトニン分泌につながります。少しでも便秘が改善傾向を見せれば、自律神経が正常な働きを取り戻し、腸が動きやすくなり、蠕動運動を促し、次の排便準備を行ってくれるというわけです。
③トイレを我慢しないようにしましょう
外出先ではリラックスして排便できない、個室にこもるのは恥ずかしい、仕事が忙しくてトイレに行きたくても我慢してしまう、かといって、朝は忙しくてゆっくりトイレお時間を確保できないなど、排便時間を疎かにしてはいませんか。便意を我慢すると「排便反射」が弱くなり、便をせき止めてしまします。
すると、何度も無視された内外肛門括約筋はその力を失って、弛緩や収縮が意思通りに行われなくなって、便秘になってしまいます。また、便意を我慢することは便秘につながるだけでなく、我慢していることをストレスに感じてけいれん性便秘につながることにも、警鐘が鳴らされています。
便意を我慢する現象は成人だけではなく、小学生や中学生、高校生にも多く見られるようになってきました。男の子の場合は個室に入る=排便と周囲に分かってしまう、女の子の場合は集団行動をとる傾向からトイレに時間をかけられないといったことで、学校や外出先では排便を我慢してしまうのです。
まずは、便意を感じたら、それが学校でも外出先でも、仕事の最中でも、きちんと排便しましょう。排便反射が正常に起き、内外肛門括約筋が弱ることなく動くことができて、直腸性便秘を解消できるようになります。また、朝、5分余裕を持って起きることで、トイレの時間を確保しましょう。
毎日決まった時間にトレイに入るということは、体内時計に「トイレ」時間が設定されて、「ここでなら排便できる」「ここで排便しておこう」と脳が認識して、排便しやすい状態を作りやすくなります。現代では、携帯やゲーム、身支度にはとても時間をかけるのに、トイレに入る時間を惜しむ傾向がありますが、体のため、こころのためには、排便時間を割くことも大切です。
まとめ
もちろん食べ物による腸コントロールや腸内環境を整えることも大切です。ですが、筋力低下、ストレス、便意をそのまま放置しておくと、だんだん腸の働きが悪くなって、頑固な便秘になってしまいます。
便秘歴が長ければ長い程、腸は悪環境にさらされ、改善するのにも多くの時間とエネルギーが必要になります。無理なく、毎日小さな努力を継続することで便秘症を食い止めて、少しでも向上するように、腸を、体を、こころを、便秘症から解放してあげましょう!
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2016年3月10日 : 腰の痛み
日本人の多くが頭を悩ませている腰痛。身体の不調に関する訴えでは、男性では1番、女性では肩こりに次いで2番目に多い訴えであると言われている非常にポピュラーな訴えです。そんな腰痛の症状が、右側だけに偏って生じる経験はないでしょうか。
そのような、右側だけの腰痛は、筋肉に関する原因や内蔵に関する原因、神経圧迫に関する原因などが考えられます。今回は、そのうちの1つである神経圧迫による腰の右側の痛みについて考えてみましょう。
右側だけの腰の痛みと神経圧迫
視覚や嗅覚、聴覚、味覚、触覚といった私たちの感覚はすべて神経によって脳へと届けられています。また、手足の運動もすべて、神経を介して脳から筋肉へと指令が届けられています。このような神経系は、脳や脊髄といった中枢神経と、脳から直接出てくる脳神経や脊髄から分岐する脊髄神経といった末梢神経にわけられます。
脳から出た運動指令は、脊髄と脊髄神経を介して、手足や体幹の筋肉へと届き、運動を引き起こします。反対に、手足で感じた痛みや温度などの感覚は脊髄神経から脊髄へと伝わり、最終的に脳へとたどり着きます。
脊髄は、人間の背骨である脊椎の中の脊柱管という空間の中で守られています。脊椎は椎骨という小さな骨と、その間の椎間板が積み重なった構造をしており、その部位によって頸椎や胸椎、腰椎、仙椎といった名称がつけられています。
そして、脊柱管の中にある脊髄は、この椎骨と椎骨の間から多数の末梢神経の枝を出しています。頸椎の間から出てくる頸神経、胸椎の間から出てくる胸神経、その他にも腰神経や仙骨神経といった総称の末梢神経が分岐しており、それぞれが手足や体幹の筋肉、そして皮膚の感覚受容器へとつながっています。
このような末梢神経が圧迫などによって障害を受けることで、その神経の支配領域の痛みやしびれなどの症状が引き起こされることになります。特に腰神経が障害された場合には、その症状が腰痛として現れるケースが多いです。末梢神経は脊椎の両側から分岐しており、右側から出てきた末梢神経は右側の運動や感覚を伝える役割を担います。
そのため、腰椎椎間板ヘルニアや腰部脊柱管狭窄症などの末梢神経の障害を招く病態によって右側の腰痛の原因となるのです。また、神経圧迫が原因である右側の腰痛の場合には、腰だけでなく、右側の臀部や脚にまで痛みやしびれが拡大することが多いのも特徴です。
以下に、腰部の痛みを引き起こす神経圧迫につながりやすい疾患をご紹介します。
腰椎椎間板ヘルニア
ヘルニアとは、体内の臓器などが、本来収まっている部位から飛び出したり、突出したりしてしまっている状態を指しています。椎間板ヘルニアでは、脊椎と脊椎の間にある椎間板という組織が破れ、中から髄核という組織が突出していまいます。
この椎間板ヘルニアが腰椎と腰椎の間で生じているのが腰椎椎間板ヘルニアであり、この飛び出した髄核が神経を圧迫する原因となります。腰椎椎間板ヘルニアは、20歳代のような比較的若い世代でも起こりやすいのが特徴的です。次いで、30〜40歳代、50〜60歳代へと広がりをみせ、どちらかというと男性に多い疾患でもあります。
腰部脊柱管狭窄症
一方、高齢者に多いとされるのが、腰部脊柱管狭窄症です。脊柱管とは、前述の通り、脊髄が通るための脊椎内の空間のことです。脊柱管狭窄症は、この脊柱管が何らかの原因によって狭くなってしまうことで、神経を圧迫します。
脊柱管狭窄が生じる原因としては、先天性のものと後天性のものがありますが、その多くは後天性の原因によるとされています。特に多いのが、変性脊柱管狭窄と呼ばれるものであり、変形性脊椎症による狭窄の多くは男性に起こりやすいです。一方、脊椎のずれが加わった病態である、脊椎変性すべり症による脊柱管狭窄症は女性に起こりやすいとされています。
腰椎分離症・分離すべり症
腰椎分離症は、椎骨への繰り返される慢性的なストレスによって引き起こされる疲労骨折の一種であると考えられています。椎骨には、それぞれ椎体、椎弓と呼ばれる部分があり、この2つの連続性が断たれてしまう病態であり、安定性を失った椎体が前方へと滑り出してしまうことで、脊椎分離すべり症となります。この腰椎分離症、腰椎分離すべり症においても神経が圧迫されるケースがあり、腰痛や脚の痛み、しびれを引き起こすことになります。
腰椎分離症は、スポーツをしている青少年に多く、何かのきっかけで起こるというよりは、スポーツの中で、ジャンプや腰のひねり動作を繰り返すことで、徐々にストレスがかかっていくことが原因となります。通常の青少年での発生率は5〜10%とされていますが、スポーツ選手では約3倍にまで発生率が高まります。また、10歳代の頃に腰椎分離症が起こり、その後さらに年齢を重ねてからすべり症へと進展してしまうこともあります。
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2016年3月8日 : 腰の痛み
パソコンやスマートフォンの普及に伴って、肩こりや腰痛といった症状に悩まされる方も増えてきています。そんな現代病とも言える腰痛はさまざまな原因によって引き起こされます。
また、腰痛の出現する部位やその強さは、人によって多種多様であり、中には右側だけに限局して痛みが生じるということも少なくありません。
そんな右側だけの腰の痛み、その原因は神経圧迫や筋肉の痛み、内臓疾患などさまざまです。今回は、その中でも、筋肉が原因となって引き起こされる腰の右側の痛みについて考えてみましょう。
筋肉の役割
私たちの身体には腕や脚、体幹だけでなく、首、顔、心臓など至る所に筋肉が存在しています。この筋肉には、大きく4種類の役割があるとされています。
1つ目は、まず収縮によって身体を動かす役割です。筋肉のメインとなる役割であり、私たちのすべての運動は、筋肉の働きによって実現されています。
2つ目は、熱を生み出す熱源としての作用です。筋肉はエネルギー消費によって熱を発生しており、そのために筋肉の増加に伴って基礎代謝も増加していくのです。
3つ目は、循環機能の補助の役割です。脚は第二の心臓とも呼ばれており、筋肉の収縮と弛緩がポンプのような役割を果たすことで、血液循環をサポートします。
4つ目は、身体を保護する役割です。外部からの衝撃が加わった際に、筋肉があることで骨や内蔵が守られています。
背中・腰の筋肉
特に、背中や腰周りの筋肉には、収縮することで身体を動かす役割、身体を保護する役割というのは欠かせないものになります。胸部や腹部には、数々の臓器が詰まっており、その周囲をかこんでいる筋肉は、その保護には重要な役割をもちます。
また、体幹の動きは、日常生活やスポーツ、労働においても中心となる欠かせない役割です。さらに、背中、腰周りの筋肉は、収縮することで姿勢を保持するという重要な機能ももっています。
背中や腰には、脊椎に沿って多くの筋肉が付着しています。特に、姿勢の保持に重要であり、同時に腰痛の原因ともなる筋肉は、脊柱起立筋や横突棘筋と呼ばれる筋群です。脊柱起立筋は、腸肋筋、最長筋、棘筋という3つの筋肉をまとめた総称です。
また、横突棘筋には、半棘筋、多裂筋、回旋筋、棘間筋、横突間筋などの筋肉があります。このような非常に多くの筋肉が協調的に作用することによって、姿勢保持がなされています。もちろん、姿勢保持には腹直筋や腹斜筋、腹横筋などの腹筋群と呼ばれる筋肉も非常に重要となります。
筋肉が痛くなる原因
このように数多く存在している腰周りの筋肉が腰痛の原因となりうるのです。筋肉に痛みが生じる原因の1つが、使い過ぎによる疲労の蓄積です。同じ筋肉を使いすぎて、負担が高まることで、筋肉の緊張が高まり、硬くなってしまいます。
こうして、硬くなった筋肉は、筋肉内の血管を圧迫し、筋血流の阻害の原因ともなります。筋血流が不良となることで、筋肉へ十分な酸素が行き渡らなくなったり、乳酸などの疲労物質、そして老廃物の代謝が悪くなったりします。こうして、筋肉の慢性的な痛みが出現しやすくなるのです。
また、このような凝り固まった筋肉には、しこりのようなコリコリとした筋硬結部位も出現しやすく、押圧することで非常に強い圧痛を招く原因にもなります。
また、反対に運動不足、筋肉を全く使わないことも腰周りの筋肉の痛みを引き起こすことにつながります。筋肉を使わない、つまり収縮や弛緩を行わなくなることでも、同様に筋緊張が高まっていってしまいます。これは、やはり筋血流の不良状態を招き、疼痛の原因となります。
腰の右側だけに生じる痛み
腰周りの筋肉はすべて、左右一対、左右対称になって走行しています。では、どうして右側だけの筋肉に痛みが生じてしまっているのでしょうか。
それは、その方の普段の生活習慣から、左と比べて右の腰の筋肉に負担が集中してしまっていることが考えられます。本来であれば、左右の腰で負担を分散させる役割を、右側だけで集中的に担っているのであれば、当然それは使い過ぎによる痛みを招くことにもなります。
ほとんどの人には利き手というものがあるため、生活習慣を全く左右同じにすることはできません。しかし、できるだけ左右のバランスを均等にするような生活習慣を心がけることは大切です。
例えば、いつも同じ脚を上にして脚を組んでいる人、荷物をいつも片手だけでもっている人、というのは左右バランスが崩れやすくなります。また、デスクの上の物の配置やキッチンの物の置き方などから、知らず知らずのうちに片方の向きだけの運動を誘発されている場合もあります。
一度、自分の身体の左右バランスを確認してみると良いでしょう。楽に立った姿勢で鏡を見てみましょう。肩の高さや腰の高さは左右揃っているでしょうか。また、重心が左右どちらかに傾いている、首が傾いているなんてことはないでしょうか。
右側の筋肉だけが痛くなっているという場合には、生活習慣のどこかにその原因があることが多いです。まずは、痛みの原因について考え、その上で生活習慣を見直してみることも大切です。
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2016年3月2日 : 肩こり,腰の痛み,頭痛
背骨(脊椎)は、あらゆる振動や衝撃が頭の中の脳へ直接伝わらないように、全体にS字を描くようにして吸収しながら、頭を支えています。
そのパーツは、首(頸椎)・胸(胸椎)・腰(腰椎)・お尻(仙骨)・尾てい骨(尾骨)に分かれていて、その中でも元々後ろに弯曲している胸椎ですが、その弯曲が強く背中が丸まっている・肩や頭が前につき出ている状態を「猫背」と呼んでいます。
猫背の見分け方
明らかに背中が猫のように丸まっている状態であれば、「猫背」であると分かります。ですが、猫背の意識がない方でも「猫背」になっている可能性があります。簡単な見分け方は、体の力を抜いた状態で立位を横から見た時に分かります。
足の外踝・骨盤・肩・頭(耳の穴)が一直線にまっすぐ揃っているのが「きれいな美しい姿勢」、直線から肩や頭(耳の穴)が前につき出ており、背中が丸まり、顎が少し上がった状態が「猫背」です。
ほんの少し、例えば1cm程だとしても頭が前につき出ていれば、それは「猫背」の姿勢に入ります。
中にはバランスを取ろうと骨盤が後方へつき出ている出尻といわれる姿勢や、肩が前に巻き込まれるように力が入る巻き肩といわれる姿勢も猫背の特徴です。
「猫背」の重症度
「ほんの1cmでも」と先程述べましたが、まだ「猫背」になりかかったばかりで生活習慣を見直すだけですぐに「猫背」解消ができる超軽度段階、姿勢を意識やストレッチに励むことで「猫背」を自力解消できる軽度段階、ある程度専門家の手を借りながら矯正された姿勢を維持するよう努力を要する重度段階、Cの字のように丸まってしまって矯正に時間と気力を要する超重度段階と何段階にも分かれています。
壁に背を預けて、まっすぐ立ってみてください。もともとS字の曲線を描いていますから、胸椎は後方へ、腰椎は前方へと軽い弯曲がみられますから、壁と腰との隙間に手の平が一枚入ることが正常となります。手の平が入らないか、2枚以上入ると弯曲が強く出ている「猫背」となります。
・S型猫背:一見しただけでは姿勢は悪くないものの、骨盤が本来のポジションよりも前へ傾きが強く、腰が反ってしまう為、バランスを取ろうと背中(胸椎)を丸めて頭が前に出ている状態。
壁に背を当てると踵・お尻・背中(肩甲骨)は壁につくが、腰と壁の間には手の平1枚分以上・後頭部も壁から離れる。スマホを長時間操作する前かがみ姿勢が作り出す為、若い人によくみられる傾向。
軽度状態が大半だが、慢性化している上に無意識の姿勢なので、重度化しやすい。
・C型猫背:まさに猫のように背中が丸まり、立っていても座っていても背中が丸まってしまい、見るからに姿勢が悪い状態。足を踏み出すよりも前に骨盤が移動してしまい、重心バランスを摂るように背中(胸椎)を丸めて頭を前に出すようになる。
壁を背に立った時、踵と背中(肩甲骨)はつくが、お尻と後頭部は壁から離れ、腰には手の平が入らないか、手の平1枚以下のかすかな隙間しか空かない。完全に「猫背」化している重度の状態。慢性的な痛みや不快感が体の至る所に感じられる。
・首猫背:骨盤が本来のポジションより後ろへの傾きが強くなることで腰が平らになることで背中(胸椎)が丸まり、頭が前に出ている状態。壁を背に立つと踵・お尻・背中(肩甲骨)はつくが、腰と壁の隙間には手の平2枚以上の隙間が空き、後頭部も壁から離れている状態。
背中の弯曲に関わらず、首が前に出ていることもある。慢性的に疲労感が抜けず、「猫背」も重度化しつつある。
「猫背」の原因
「猫背」になる原因としては長時間の不動状態、体に負荷をかける姿勢習慣、心理的行動といったものが挙げられます。
デスクワークや草むしり、家事の時に腕を前に出す姿勢をずっと取り続けていると背中が丸くなりやすく、肩も前に出やすくなります。下を向いてずっとかがみこんでいたり、深いシンクで洗いものをする時に背中を丸めたままの姿勢を長時間続けることで、その姿勢を体が認識して胸や背中の筋肉が固まってしまうことで起きます。
頭の重さは体重の1割ほどあります。通常の姿勢であれば頭そのものの重さだけを支えればよいのですが、「猫背」はその重たい頭が前へ移動することで首に大きな負担がかかります。
頭が5cm前に移動するだけで、首への負担は2倍になるとも言われていますし、バランスを保つために肩が内側に丸まるといったありがたくないおまけもつきます。
デスクワークでPCの画面を覗き込みながら指先だけを動かしたり、スマホばかり見ていると頭が前方に出やすくなって「猫背」姿勢になりやすくなるといった現象が最近多く見受けられます。
また、座り方ひとつにしても「猫背」になりやすい座り方とそうでない座り方があります。私たちは坐骨面をとらえて正しい姿勢の状態で座わります。この坐骨面で座れずに、背もたれによりかかったり背中を丸める形で座ってしまうと、おなかや腿の裏、お尻の筋肉が縮こまって固まってしまい、作業をしやすいように前傾姿勢をとってバランスを取ろうと「猫背」になってしまいます。
いずれの場合も、仕事や日常的な必須行動ですから、今すぐに止めるというわけにはいきません。仕事や家事の合間に胸や肩甲骨のストレッチをしたり、長時間座らなければならない時はこまめに立つかお腹・腿の裏・お尻のストレッチをして、長時間の不動状態や体に負荷をかける姿勢習慣から体をリセットしてあげることが大切です。
あるいは、デスクワーク時に高さ調整や前傾姿勢を支えるデザインの机や椅子を選ぶこと、シンクの深さを身長に合わせたものへとリフォームすることなど、初期投資はかかりますが、長い目で見た時に体に負担のかからない生活環境を整えることも一つの手段となっています。
授業中に先生に指されないために背中を丸めて小さくなったり、背の高いことをコンプレックスに感じて少しでも小さく見せたいと背中を丸めたりといった心理的行動が「猫背」を生み出すことがあります。
ずっと教科書の影に隠れていることは出来ませんし、昨今では女性が170cmを超えることも珍しくありません。しかし、長時間かけてしみついた体の癖やラインを治すには一朝一夕にはいきません。常に意識し続けること、骨格矯正にも時間をかけることが必要になります。
科学的なことになりますが、昼夜問わず番組放送を行うテレビや、すぐに手元の端末で知りたいことを瞬時に検索できる現代では、情報ストレス・ネット依存といった新しい病症が現れています。情報ストレスを受け止めた第5胸椎の可動域が狭くなることで「猫背」の原因となる胸椎の伸展制限を作っているとも言われています。
まとめ
「猫背」は見た目も、体の機能も損ないます。機能不全からくる痛みや疲労は私たちを苦しめ、意欲を削ぐ方向へと向かわせてしまいます。
長時間同じ姿勢を取らない、体に負荷をかけない、随時ストレッチや筋トレを取り入れるといったちょっとした方法で「猫背」を改善・解消できます。
自力で無理でも、骨格矯正といった専門家の手を借りることもできます。もう治らないと悲観せずに、多方面からの可能性を探ってみましょう。
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2016年2月22日 : 肩こり
首の痛みといっても、首のコリ、首が回らない、指先がしびれるなど付随する症状や性質は原因により様々です。また、急性と慢性でも、首の痛みの原因は大きく異なります。
今回は、解剖学的な分け方で首の痛みの原因を分かりやすくお伝えします。
首に痛みを生じる原因は?
首の痛みの原因を考える際には、首の解剖別に原因を考えると分かりやすいかもしれません。
その分け方とは、
・首の筋肉によるもの
・頸椎の圧迫・変形によるもの、及び頸髄の圧迫・損傷によるもの
・内臓疾患による関連痛
・腫瘍、感染症によるもの
の4つです。
では、一つずつ詳しく見ていきましょう。
首の筋肉が原因
みなさんは1日何時間くらい、パソコン、スマートフォン、ゲームをしていますか?グローバル社会に生きる現代人は、これらの端末とは切っても切れない関係を築いています。しかし、長時間のパソコン業務により、うつむき姿勢の時間が長くなり、「猫背」や「ストレートネック」になる人が増えてきました。
「猫背」は頭が前にでて、背中が丸まった状態のことで、「ストレートネック」とは、もともとある頚椎(首の骨)の湾曲がなくなり、頚椎がまっすぐになる骨格の異常です。
どちらにしても、6〜7kgある頭の重心が前にずれるため、首の筋肉で頭を支える必要があり、ずっと緊張状態の首の筋肉が凝り固まってしまい、首の痛みの原因となります。
その他にも、骨盤のゆがみ、側湾症、外反母趾、足の骨折などが原因で、左右の骨格が崩れて、左右どちらかに負担がかかることがあります。左右のバランスを取るために、首の筋肉も含めた筋肉でバランスを取ろうとするため、筋肉が疲労して腰痛や首の痛みを生じることがあります。
さらに、最後に、交通事故による頸部の損傷は非常に多く、そのほとんどは、ぶつかった衝撃で頭が大きく揺さぶられることによる「頸椎捻挫」です。首の筋肉に大きな負担がかかったために首の筋肉が一部損傷することがあるために起こると考えられています。
頸椎の圧迫・変形によるもの、及び頸髄の圧迫・損傷によるもの
前述した「ストレートネック」以外にも、頚椎を支える靭帯が骨化(骨に置き換わる)する「脊柱靱帯骨化症」や、「頸椎症・頚椎椎間板ヘルニア」、関節リウマチに合併する「脊椎関節症」、事故による「頸椎損傷」などが挙げられます。
「脊柱靱帯骨化症後」は、中年以降に発症率が高く、遺伝性が指摘されている病気です。脊椎は多数の靭帯で支えられていますが、その中でも特に後縦靱帯、黄色靱帯、前縦靱帯が骨化することが多く、骨化が進むと頚椎が動きにくくなり、首が回らない、首が痛い、手足がしびれるといった症状が出現します。症状がひどい場合は手術を行いますが、完治が難しく、再発も多いため難治性の疾患の一つです。
「頸椎症・頚椎椎間板ヘルニア」は上下の頸椎のクッションの役割を果たしている椎間板や頸椎自体が、加齢などによって変形して、末梢神経や脊髄を圧迫する病気です。頸椎症は中年以降に多いのですが、頚椎椎間板ヘルニアは比較的若い年齢(30歳代頃〜)にも認めます。
リウマチは、全身の関節や骨に影響を及ぼしますが、頚椎も例外ではなく、7つある頚椎の部位のどこに病変があるかで重症度が変わります。特に注意が必要なのが、第1、第2頸椎にある環軸椎(かんじくつい)であり、この周囲が影響をうけると、第1、第2頸椎が亜脱臼を起こし(環軸椎亜脱臼)、脊髄が圧迫されて、首のいたみ、手足のしびれ・筋力低下を自覚します。重症化すると、食事ができず、歩行不能となります。
最後に、交通事故など高所からの転落などで、「頸椎骨折」を起こすことがあります。この場合も首の痛みが生じますが、神経を圧迫するほどの骨折だった場合、圧迫される神経部位によっては呼吸不全や下半身不随、ときには死に至こともあり、骨折すると非常に危険な部位となります。
内臓疾患による関連痛
意外かもしれませんが、胃・心臓・胆のうといった内臓の異常が起こったときに、頸部痛が起こることがあり「関連痛」と呼ばれています。
神経は複雑に交わり、脳へ信号を伝達していますが、脳が内臓の痛みを間違って肩こりや頸部痛として認識することがあるのです。
例えば、心筋梗塞では、頸部痛以外にも背部痛や肩の痛み、歯痛などの症状が起こることがあり、痛みが心臓部分から広がる場合は「放散痛」とも呼ばれます。これらの症状は心筋梗塞の初期に起こることが多く、心臓から離れた部位であるため、診断が遅れるケースがあります。
腫瘍、感染症によるもの
頻度の高いものとしては、「咽喉頭(のど)のカゼ」や「唾液腺炎」で首も含めた全身の筋肉・関節が痛くなる、あるいはリンパ節が腫れて(多くは圧痛があります)首の痛みを生じることがあります。みなさんも一度は経験したことがあるのではないでしょうか?
甲状腺では、「亜急性甲状腺炎」という甲状腺に炎症が起きる病気があり、前頸部に圧痛を伴う痛みを生じます。
「悪性腫瘍(ガン)」では、頸部のリンパ節がしこりとして触れることがあります。頸部リンパ節腫脹は、のどや食道、肺、甲状腺を含め全身のガンが原因となります。リンパ節や頸部のガン大きくなると首の筋肉や神経に浸潤したり圧迫して、首の痛みの原因となります。
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2016年2月13日 : 腰の痛み,膝の痛み
主に骨盤や脊椎、さらには股関節や肩関節などの炎症、靭帯の付着部炎を主とするのが強直性脊椎炎です。その原因についても未だ解明されていない部分もあり、国の定める難病としても指定されています。今回は、この強直性脊椎炎の概要、原因、有病率についてご説明します。
強直性脊椎炎の概要
強直性脊椎炎は、血清反応陰性脊椎関節症(Seronegative spondyloarthropathy:SNSA)と呼ばれる疾患群の代表的な疾患です。英名は、Ankylosing spondylitisという名称であることから、ASと呼ばれることもあります。
血清反応陰性脊椎関節症というと、ほとんどの方は聞き覚えのない名称であるかと思います。この血清反応というのは、いわゆるリウマチ反応として考えることができます。関節リウマチというと、ご存知の方も多いのではないでしょうか。関節リウマチでは、全身の関節の腫れや痛み、変形などの症状を引き起こす全身性の炎症性疾患です。この関節リウマチには、約80%にリウマトイド因子という自己抗体の陽性反応が検出されます。一方、血清反応陰性脊椎関節症に当てはまる疾患ではこのリウマトイド因子が検出されません。
また、血清反応陰性脊椎関節症による関節炎は化膿性関節炎とは異なるため、関節内に細菌がみとめられないことも特徴です。つまり、亜急性期に関節炎を発症するが、関節内の細菌がみとめられず、リウマトイド因子が陰性である疾患群が血清反応性脊椎関節症と呼ばれます。
血清反応脊椎関節症の代表的な疾患は強直性脊椎炎のほかに、乾癬性脊椎炎や反応性関節炎(Reiter症候群)、炎症性腸疾患に伴う関節炎、若年性脊椎関節症、分類不能脊椎関節炎などが挙げられます。リウマチ熱やライム病という疾患も、リウマトイド因子陰性とはなりますが、これらは血清反応性脊椎関節症には分類されていません。
強直性脊椎炎の原因
強直性脊椎炎の原因については、未だはっきりと明らかになっていない部分も多いです。しかし、その発症には、ヒト白血球抗原(Human leukocyte antigen:HLA)のタイプが関係しているとされています。これは、大まかにいうと白血球のタイプのことを指しています。A型やB型、O型、AB型といった血液型は赤血球のタイプによるものですが、同じように白血球にもタイプがあると考えると分かりやすいかと思います。
強直性脊椎炎の患者は、血液のHLA検査を行うと、約90%の患者がHLA-B27が陽性となるとされています。ただし、HLA-B27をもつ方が必ず強直性脊椎炎を発症するわけではなく、HLA-B27陰性であっても発症する可能性もあることから、HLA-B27だけが原因となるわけではないと考えられています。
また、親族での発症も10%程度みられることから、遺伝的な影響がある可能性も推測されています。このようなHLA-B27の陽性反応や遺伝的素因に、細菌感染や免疫異常といった後天的な要因が合わさることで、発症につながるのではないかと考えられていますが、その詳細については未だ、明らかにはなっていません。
白人を対象としたある研究では、その他の血清反応脊椎関節症とHLA-B27との関係も示されています。強直性脊椎炎ではHLA-B27陽性率が90%程度であり、反応性関節炎では40〜80%、乾癬性関節炎では40〜50%、炎症性腸疾患に伴う関節炎では35〜75%、分類不能脊椎関節炎では70%という陽性率となっています。そのため、血清反応脊椎関節症はHLA-B27関連関節炎と称されることもあります。しかし、これらの陽性率は白人における研究結果であり、日本人を含むアジア人の患者にも同様のことが当てはまるかどうかについては断定できません。
強直性脊椎炎の有病率
疫学調査では、強直性脊椎炎の国内での有病率は0.04%であるとされています。また、人種による有病率にも違いがあり、一般には白人の方が発症をしやすい疾患であると言えます。アジア人の中でも、日本人はHLA-B27をもつ人の割合が低いことから、インドや中国、韓国と比べても強直性脊椎炎は稀な疾患となります。
男女の比率で見ると、9:1〜5:1であるとされており、男性に発症しやすい疾患であると言えます。リウマトイド因子が陽性となる関節リウマチでは、男女比が1:4と女性に多いのと対照的です。
10歳代、20歳代と若年で発症することが多い疾患です。そのほとんどが、30歳代までに発症するとされており、40歳を超えて発症することは非常に稀です。そのため、症状のピークは青年期、壮年期となることが一般的です。また、強直性脊椎炎は関節リウマチなどの類似した症状を示す疾患が多いことや、日本での有病率が低いためになかなか疑われにくいことなどから、早期発見・早期診断が行われにくい疾患です。発症から診断までに3年から長ければ20年、平均でも9年ほどを要するとされています。このことを考えると、未診断の強直性脊椎炎患者の存在も推測され、実際の有病率はもう少し高くなることが予想されます。
身体を壊してお身体のケアをせずにどこに行ったら改善するのか分からなく迷っている方は一度【てらだ鍼灸整骨院】の施術を試してみませんか?
無料相談を遠慮なくお使いください。
0120−405−100
2015年12月31日 : 未分類
膝の痛みで特に多い内側の痛み、何が原因か知りたくありませんか?
膝には内側と外側・また前・後ろと膝を安定させるための重要な靭帯があります。
そこで今回はその4つの靭帯のうち、一番多い内側の靭帯「内側側副靭帯」について説明していこうと思います。
側副靭帯について
まず、靭帯とはなんのかをご説明しようと思います。
靭帯とは、骨と骨を繋ぐもので骨同士が離れていかないようにする為のスジ状になっている結合組織です。筋肉とは別で硬く膝を安定させるだけでなく、動きを制御するなどの働きをもち、これらは膝の周りにあります。膝のみならず、あらゆる骨と骨をつなぐ大事な役割をしています。
そして内側側副靭帯は大腿骨内側上カ(太ももの骨の内側)から脛骨内カ部(すねの内側)に付着する靭帯で、膝関節が過度に外側にいかないように制御をしてくれている役割をしています。その逆が外側側副靭帯で膝が過度に内側にいかないように制御する役割をしている靭帯となります。
なぜ内側側副靭帯の損傷が多いのか。
膝関節は脛骨の上に大腿骨が乗っているような構造上、安定性を保つには各靭帯に支えてもらわなければなりません。なかでも内側側副靭帯は側方動揺性を保つので、すばやく動くスポーツや急な方向転換をするなどの動きに深く関わり重要となってきます。
つま先が外側に向いた状態で踏ん張ったり、膝を伸ばしたり、ジャンプして着地した時に一番大きな内側側副靭帯が損傷を受けるのです。
次に発生機序について詳しく述べます。
スポーツ時や日常生活で、膝の外側から内側に向かって強い力が加わり、内側側副靭帯が伸びることで損傷が発生します。また、内側側副靭帯には損傷の程度がありその程度によりⅠ~Ⅲ度に分類されています。
Ⅰ度…靭帯組織の小範囲の線維の損傷で、痛みや腫脹(出血)も少なく、圧痛や機能障害も軽く、膝の不安定性を認めません。
Ⅱ度…靭帯の部分断裂であり、軽・中等度の膝の不安定性を認められますが靭帯は完全断裂はしていなく機能障害はみとめられる。
Ⅲ度…靭帯組織が完全に断裂しており、関節の不安定性が著名にみられ機能障害も高度である。関節形態や外力の種類にもよりますが、靭帯の完全断裂が発生すれば脱臼にいたることもあります。
次に症状です。
膝関節の損傷側に運動時痛や限局した圧痛・腫脹をみとめます。
怪我の度合いが強いほど痛みも強く、膝を外側にひねった際の不安定感も感じます。
また、重症例では受傷時に断裂音(POP音)を聞くこともあります。
損傷しているのか確かめる検査方法について
膝の内側側副靭帯損傷を調べるのに「側方動揺性テスト」というものがあります。
その方法は、患者側は上向きで寝てもらい股関節を軽く外側に開きます。
下腿をベッドの外側に出し膝を30度曲げて検査側は手を膝の外方にあて
他方の手は足部をもち膝関節をゆっくり外側に抵抗を加えます。
その際に股関節を軽度に曲げて行うことでハムストリングスの緊張がとれて
操作しやすく健側と比べて側方動揺性が認められれば
内側側副靭帯損傷であるとわかります。
では最後に治療方法です。
膝の単独損傷であれば、基本的に手術せずに治療を行います。
まず急性期には、RICE治療を行います。
受傷直後は腫脹や関節の動揺性を認める場合があるので
膝関節軽度屈曲位で副子固定を施し免荷を指示するなど、固定を一週間から
10日間程度行います。
また、痛みなどの症状が軽減すれば副子固定を除去して
物理療法・大腿四頭筋(太ももの前面の筋肉)
ハムストリングス(太ももの後ろの筋肉)を中心とした運動療法を行い、
膝関節機能の回復に努めます。その際に、装具やテーピングなどを施して
膝が受傷肢位を取らないように注意しておこないます。
基本的に膝の内側側副靭帯は手術せずに治せる疾患ですが、合併症を伴っている場合は
治療方針が変わってきますので、膝の内側を痛めた際には早期に病院を受診しましょう。
2015年12月12日 : 腰の痛み
すべり症と言う言葉を聞いたことがありますか?すべり症とは腰の骨(腰椎)が腰本来のカーブを何らかの異常で支えれなくなりすべる(ずれる)状態のことです。
すべり症になると繰り返す腰痛、慢性的な腰痛、足のしびれなど様々な症状を引き起こします。ひどくなると歩行障害や外科手術になることもあります。高齢者に限らず、子どもから成人までが引き起こす可能性があるすべり症。すべり症になる原因はどこから生まれるのでしょうか?
身体的な原因としては
1.骨の性質が変化、変形
骨が高齢などによってもろくなり骨密度が低下して起きます。
最近はカルシウム不足から若い女性でも骨密度の低下が増えてきていますので気を付けた方が良いでしょう。骨折や捻挫のケガによるもの。ウインタースポーツのスキーやスノーボードでの転倒によって骨折や捻挫が起きてすべり症を引き起こす場合があります。そして椎間板機能の低下。椎間板は脊椎の中にある一つ一つの骨と椎骨の間にあり体重を支えるクッションの役割をしている所です。
そこが低下する事によりすべり症を引き起こす原因になります。又姿勢の悪さからも引き起こされます。
2.筋肉が低下する
筋力が低下してしまうと腰椎を支える筋力がなくなってしまうので前にすべってしまい、すべり症をひきおこします。高齢と共に筋力は落ちていくので気をつけましょう。
又運動不足やインスタント食品ばかり食べる偏った食事ばかり続けていると高齢でなくても腰の筋力は低下していきすべり症を引き起こす原因となります。肥満体型の人も運動不足の方が多いので、原因のひとつになり得ます。
3.筋肉が疲労する
本格的なスポーツを行っている事で腰の筋肉をよく使う。仕事で重たい荷物を上げ下げしたり、腰の負担の大きい作業を行うため筋肉の負担が大きい。
姿勢が悪い為に筋肉に負担がかかる。このような状態が続くと筋肉が疲労してしまい、すべり症を引き起こす原因となります。
環境的な原因としては・・・
4.生活習慣
すべり症は長年の生活習慣によってゆっくりと腰椎が前へすべっていく場合があります。最近は少なくなりましたが、昔のおばあちゃんと言えば腰が大きく曲がっていた方が多かったですよね。
あれはすべり症によるもので、農作業で毎日毎日、腰に負担をかけた作業を行っていた事により、ゆっくりゆっくりと腰椎がすべっていったことによるすべり症の原因によるものなのです。
現在のライフスタイルでもこのように引き起こす原因になるものがあります。それは、「デスクワーク」です。長い時間机に座りっぱなしでいると腰椎に座っている間中負担をかけ続けているので昔の農作業と同じく、すべり症を引き起こしてしまうのです。
5.急激な外からの圧力
激しいスポーツの最中に転倒をして強い衝撃がかかってしまった。交通事故により腰を強打した。など外から非常に強い圧力が原因となりすべり症を引き起こします。この場合は高齢者より若年層に多い原因です。強い衝撃に筋肉が受け止めきれずに腰椎がすべってしまうのです。
しかし若年層の体は腰椎がすべっても驚いた筋肉などの組織が反射して元の状態に戻そうという力が起きます。それによりすべり症が起こっていてもぎっくり腰や急性腰痛と診断される場合が多いです。この時に筋力の低下があると元にもどらなくなりすべり症になってしまいます。
まとめ
いかがでしょうか?これらの原因を引き起こさない様にしていく為には「骨を強くする」「筋肉をつける」「栄養をしっかりとる」ことが重要です。「骨を強くする」為には適度な運動、カルシウム、ビタミンDを取るとよいです。日光を浴びるとビタミンDが皮膚で作られ、そこにカルシウムを摂取すると骨が強くなり効果的です。
又ビタミンKも取るようにすると骨の形成を促す働きがあります。カルシウムは小魚、大豆、乳製品からビタミンDは鮭、さんま、うなぎ、干ししいたけから、ビタミンKは納豆、キムチ、ホウレンソウ、小松菜から取ることができます。サプリメントも上手く使うといいでしょう。
「筋肉をつける」には運動が1番です。全身の筋肉を柔軟にし、筋肉をつけるにはバランスよく鍛える。使った筋肉を休ませる為に十分な睡眠時間を取るなどを行うと良いでしょう。「栄養をしっかりとる」はバランスの良い食事をきちんと取り、骨を強くしたり、筋肉にしっかりと栄養分を送る食事を取るように心がけましょう。規則正しい生活習慣を行うことこそがすべり症を引き起こす原因から防ぐことが出来る方法と言えるでしょう。そして腰の痛みや足のしびれを感じてしまったら、ためらわずにすぐに診察を受ける様にして下さい。早めに治療を行うことによって長期化しやすいすべり症の症状を早く治していく事ができます。今では様々な治療方法がありますので、あなたに合った治療方法を見つけられるでしょう。
2015年11月11日 : 未分類
つらい腰痛や、腰から臀部、足のしびれなどの症状を引き起こす坐骨神経痛。
一般的にもその名がよく知られている坐骨神経痛ですが、これは症状の名称であり、病名ではありません。坐骨神経という神経が圧迫されることによる神経症状が坐骨神経痛となります。
坐骨神経とは、腰の部分から臀部、太ももの後ろ側、ふくらはぎ、足の裏へと走行していく神経であり、これらの部位の筋肉の収縮や痛みやしびれ、温冷覚などを司ります。そのため、この坐骨神経が圧迫されることで、上記部位に症状をきたすのです。
今回は、この坐骨神経痛という症状をきたしうる、原因疾患について見ていきましょう。
腰部脊柱管狭窄症
高齢者における坐骨神経痛は腰部脊柱管狭窄症が原因となることが多いです。
私たちの身体は脳と脊髄という中枢神経から出た、神経の枝が手足へと分布し、手足の運動や感覚を脳と結びつけています。このうちの脊髄は、私たちの脊椎(背骨)の中を通っており、脊椎の中の脊髄が通る空間を脊柱管といいます。
腰部脊柱管狭窄症とは、この脊柱管が腰の部分で狭くなってしまうことで神経を圧迫している病態です。脊柱管は加齢を含めさまざまな原因によって狭窄を招きます。脊柱管の狭窄によって坐骨神経が圧迫されると坐骨神経痛の症状を起こしますし、大元の脊髄自体を圧迫すると、より重度な症状を引き起こすことにもなります。臀部や脚のしびれだけではなく、運動麻痺や、排尿や排便の困難をきたす膀胱直腸障害といった症状を招くこともあります。
腰椎椎間板ヘルニア
一方、働き盛りの方など、年齢の若い方の坐骨神経痛は、腰椎椎間板ヘルニアが原因であることが多いです。
椎間板とは私たちの身体の脊椎を構成する椎体という小さな骨と骨の間に挟まれている円板状の線維軟骨です。この椎間板は脊椎の柔軟な動きをサポートする役割や、脊椎にかかる衝撃を緩和するクッション作用を有しています。腰椎椎間板ヘルニアは、この椎間板の中にある髄核というゼリー状の組織が、何らかの理由で外に押し出されてしまった状態です。
この外に押し出された髄核が、脊柱管の中を通っている神経を圧迫してしまうことで、しびれや痛みといった神経症状を引き起こします。この際に、髄核がどの部分の神経を圧迫するかによって、症状の出る部位が変わってきます。髄核が坐骨神経を圧迫してしまった場合に腰や臀部、足の裏などのしびれといった坐骨神経痛の症状が生じます。
梨状筋症候群
また、梨状筋という筋肉が凝り固まることで、坐骨神経痛が生じていることもあります。
梨状筋とは大臀筋という臀部にある大きな筋肉の深層にある小さめの筋肉です。脊髄から分岐した坐骨神経は腰椎の合間を抜け、この小さな梨状筋のすぐ真下を通って、足先へと伸びていきます。この梨状筋がランニングなどのスポーツによる使い過ぎ、またはデスクワークなどの不活動によって硬くなってしまうことで起こるのが梨状筋症候群です。この梨状筋症候群の症状の1つとして、硬くなった梨状筋がすぐ近くの坐骨神経を圧迫してしまうことがあります。
梨状筋症候群の場合には、運動時や股関節に力を入れた際にも神経圧迫が強まり症状が増強します。また、硬くなった梨状筋を圧迫した際には梨状筋自体に非常に強い痛みを発します。
脊椎・脊髄腫瘍
また、脊椎や脊髄に腫瘍ができている場合にも、頻度は多くはありませんが、坐骨神経痛の症状を引き起こすことがあります。
腫瘍とは、細胞の異常な増殖が原因となり大きな塊ができた状態であり、この腫瘍が脊椎や脊髄に生じたのが脊椎腫瘍、脊髄腫瘍となります。この腫瘍のうち、悪性のものが悪性腫瘍、いわゆる癌と呼ばれるものであり、正常な細胞組織を浸食してしまうことになります。一方で、一定以上大きくなることはなく、転移などを起こすこともないのが良性腫瘍と呼ばれるものになります。
脊椎腫瘍、脊髄腫瘍では腰や背中の慢性的な鈍い痛みを伴うことが多く、夜間横になっている時や休憩をしている安静時にも痛みが持続するのが特徴的です。その他にも、患部を押した際の圧痛も生じます。
また、増殖した腫瘍によって神経を圧迫されることで足のしびれなどの坐骨神経痛の症状を引き起こします。さらには、脚の筋力の低下や歩行困難、排尿障害や膀胱直腸障害といった症状まで起こることもあります。これらの症状の現れ方は、腫瘍のできた位置、つまりは他の疾患同様、神経の圧迫された部位によって異なります。
このように、腰部脊柱管狭窄症や腰椎椎間板ヘルニア、梨状筋症候群、脊椎腫瘍、脊髄腫瘍などさまざまな原因によって坐骨神経痛は引き起こされます。坐骨神経痛、という症状に対しての対応は共通する部分も多いですが、その根本的な治療のためには何が原因で症状が起きているのか、という原因疾患の鑑別が重要となります。坐骨神経痛以外の随伴症状から、自分の原因疾患について考えることも大切です。
2015年11月5日 : 未分類
夜、布団に入ってもなかなか眠れない、朝早くから目が覚めてしまって寝つけない、そんな症状が頻繁に起こる不眠の問題。十分な睡眠がとれていなければ、日中の仕事にも支障が出てしまいます。
そんな不眠は一体、どのような原因から生じているのでしょうか。不眠の原因はいくつかあり、そのどれか、もしくは複数が合わさることで快適な睡眠を妨げています。そのメカニズムを知りながら、ご自身の不眠の原因についても考えてみましょう。
心理的要因による不眠
ストレスや不安といった感情は不眠の大きな原因となります。
私たちの活動の多くは自律神経の働きによって支えられています。自律神経は交感神経と副交感神経からなり、この2つの神経がバランスよく働いています。睡眠時は特に副交感神経が活性化し、交感神経が抑制されることによって、質の良い睡眠、十分な休養をとることができます。
しかし、ストレスや不安を抱えている人は、寝ようと思って布団に入っても交感神経が活性化し、なかなか寝つけなくなってしまいます。また、なんとか入眠しても、副交感神経を十分に働かすことができていないために、熟眠できない、何度も目が覚めてしまうといった不眠症状を引き起こします。
そのため、ストレスの溜まりやすい神経質で細かいことを気にしやすい性格の人に不眠症状が出やすいとされています。また、夜眠れていないことにストレスを感じたり、早く寝ないといけないと思いすぎてしまったりすることで、かえって交感神経を興奮させてしまう悪循環に陥ることもあります。
精神医学的要因による不眠
さらに、不安神経症や抑うつといった多くの精神医学的疾患には不眠症状を伴います。これらの疾患では、不眠症状による睡眠不足によって、さらに精神状態に悪影響を及ぼすこともあります。
慢性的な不眠症を抱える人の1/3から1/2には何かしら精神医学的な疾患があるとも言われており、単なる不眠かと思っていたら、うつ病であったというケースも少なくありません。うつ病では、不眠症状の中でも、夜間に何度も目が覚めてしまう中途覚醒や朝早くに目が覚めてしまう早朝覚醒が多いとされています。また、朝起きてすぐは無気力であり、夕方になると元気が出てくるという日内変動もうつ病にみられやすい特徴です。
体内リズムの乱れによる不眠
また、私たちの睡眠習慣はセロトニンと呼ばれる脳内神経伝達物質と、メラトニンと呼ばれる睡眠ホルモンが鍵となっています。いわゆる体内時計とも呼ばれるのが睡眠習慣であり、このセロトニンとメラトニンの働きによって、毎日決まった時間に目を覚まし、決まった時間に就寝するリズムが作られているのです。
この体内リズムの構築は日の光を浴びることがトリガーとなります。朝起きて、日の光を浴びることで、セロトニンが交感神経を刺激し、私たちの脳を目覚めさせてくれます。そして、日の光を浴びてから約14〜15時間後、睡眠ホルモンであるメラトニンが分泌され始めます。メラトニンは夕方から夜とどんどん分泌量が増えていき、午前2時頃にその分泌量がピークになると言われています。このメラトニンが質の良い睡眠をサポートしてくれます。
そのため、日光を浴びる時間帯に眠ってしまっているような生活習慣の乱れは体内リズムの乱れ、そして不眠症状を引き起こしてしまいます。また、パソコンやスマートフォンから発せられるブルーライトは非常にエネルギーが強いため、メラトニンの分泌量を減らしてしまいます。
身体的要因による不眠
身体の痛みや痒みといった身体症状も不眠の原因となります。骨折ややけどといった外傷による痛み、腰痛のような慢性疼痛も夜間の眠りを妨げます。また、アトピー性皮膚炎のようなアレルギー疾患によるかゆみ、気管支喘息による咳などが不眠の原因となります。
特に肥満体型の人に多いとされる睡眠時無呼吸症候群も睡眠の質を大きく低下させます。睡眠時無呼吸症候群は寝ている間にいびきをかく、呼吸が止まる、乱れるといった症状を引き起こすため、例え眠っていたとしても十分に脳や身体を休めることができていません。夕方から夜にかけて、痛い、かゆいといった脚の強い不快感と脚を動かしたという強い衝動にかられるムズムズ脚症候群(レストレッグス症候群)も睡眠を妨げます。
また、男性では前立腺肥大症、女性では過活動膀胱などを抱える人に現れやすい頻尿、特に夜間頻尿はトイレにいくために何度も夜間の覚醒を強いられます。
薬理学的要因、食習慣による不眠
治療薬として服用している薬に不眠の原因があることもあります。例としては、降圧剤や甲状腺製剤、抗がん剤などに、種類によっては不眠症状をきたすものがあります。このような薬が不眠の原因となっている場合には、かかりつけ医に相談し、薬の種類を変えてもらうなどの対策が必要です。
コーヒーや紅茶といったカフェインを含む飲料には覚醒作用があり、摂取時間によっては不眠の原因ともなります。また、タバコに含まれているニコチンにも覚醒作用があるとされています。
2015年11月3日 : 頭痛
鼻炎からくる頭痛
今回は鼻炎からくる頭痛について紹介させて頂きます。
鼻炎から頭痛がくるなんて思わないですよね
実はその頭痛が鼻炎から来ているかもしれないのです
特にお子様がいる方
鼻炎に悩まされている方には特に
読んでいただきたい内容となっております。
まず
鼻炎とは
鼻腔粘膜の炎症の総称。
鼻腔粘膜とは
鼻の中は空洞になっております
それを
副鼻腔
といいます
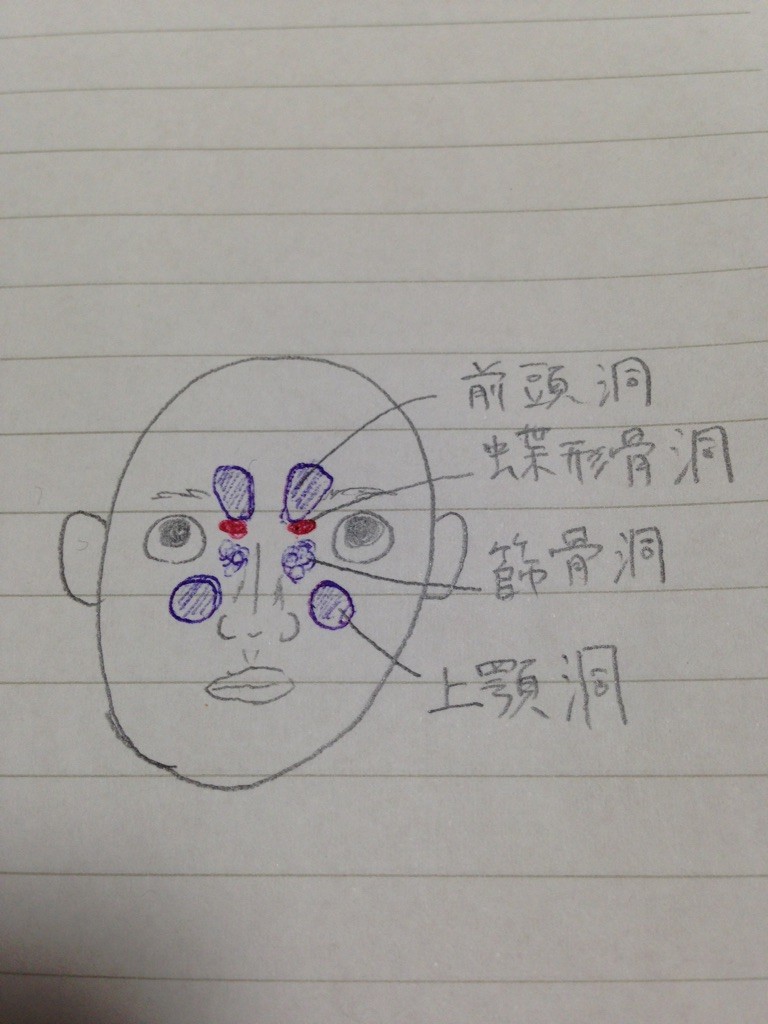
副鼻腔は4箇所あります
上から
前頭洞
蝶形骨洞
篩骨洞
上顎洞
そしてこの鼻の中は
粘膜で覆われています。
続いて
鼻腔粘膜の炎症
というとどのようなものがあるのか
急性鼻炎・慢性鼻炎・アレルギー性鼻炎
などがあげられます
医療用語を並べられてもイメージが難しいと思いますので
どのようなケースがあるか
まず急性鼻炎とは
風邪を引いた時におきるような鼻詰まりをイメージしてください
主にウイルスが原因でズルズルとした鼻水が出る症状ですね
続いて慢性鼻炎
慢性鼻炎は
先ほど紹介しました
急性鼻炎をこじらせた人、長引かせてしまった人の鼻炎のことをいいます
他にも
降圧薬の副作用でも起こります。
降圧薬というと血圧を下げる薬ですね
来院されている患者さんの中でも高血圧の方で鼻炎に悩まされている人がいましたが
降圧薬の副作用から来ている可能性も考えられますね。
きっと降圧薬を飲まれている方は多いのでもしかして私の鼻炎は降圧薬が原因だったのかもと思い返してみてください。
そして最後にアレルギー性鼻炎とはどのようなものがあるか紹介します
まずアレルギー性鼻炎とは
抗原と抗体が鼻の粘膜で反応しておきるものをいいます。
抗原と抗体とは何か
簡単に説明しますと
抗原=自分の体と異なる物質、異物
抗体=抗原に対する攻撃細胞
というイメージで大丈夫です
つまり体に進入してくる敵に対して体の細胞が戦う
ということですね
では抗原には何があるか
私たちの身近なものでいうと
ハウスダスト(ダニや家のほこり)
花粉症(スギ花粉、イネ科の花粉)
犬や猫の毛
などなど
つまりまとめると
主な症状としては
くしゃみ・鼻水・鼻づまりなどの症状がでることです。
となります
この空洞に鼻水がたまると鼻炎です
以上が
副鼻腔の構造
鼻炎とは何か
の説明になります
では以上を踏まえた上で
どうして
くしゃみ、鼻水、鼻詰まりで頭痛がおきるのか
鼻炎から頭痛になる仕組み
神経を刺激して頭痛がおきるケース
ずるずると鼻水を吸ってしまう人
そんな人におきやすい頭痛
まず鼻炎が起きると
副鼻腔に鼻水がたまります
副鼻腔は本来は空洞なのですが
ここに鼻水がたまると
三叉神経を刺激してしまい
頭痛が起きてしまう
という仕組みになります。
つまり頭の神経を鼻から刺激してしまう
ということですね
特にたれてくる鼻水をずるずると吸って戻してしまう人は
三叉神経を刺激しやすいので
子供が鼻水がたれないように吸っていたら注意してあげてください
子供にかぎらずかまない人は注意ですよ
そしてそのまま気にせずにいると
頬骨(きょうこつ)(ほほぼね)から
ひたいにかけても痛みが発生することもあり、顔面全体が痛い!
なんてことにもなります
ただの鼻詰まり、鼻水でも放置しすぎるとこのようなことになりますので
怖いですね。
酸素が脳にいかないことでおきる頭痛
そして
鼻づまりが激しい人は
呼吸がうまく行えません
酸素が十分に体に入らない状況が続くと
脳は敏感ですので頭痛で忠告をします。
これが
酸素が脳にたりず頭痛が起きる仕組みです。
以上が頭痛が起きる仕組みです
最後に
今回は
鼻の構造の紹介
鼻炎の紹介
そしてなぜ鼻炎から頭痛がおきるのか
の紹介をさせていただきました。
次回は
改善方法について紹介させて頂きます。
実は私も鼻炎には悩まされていました
確かにひどい日では頭痛もありましたが
当時は親に話しても頭痛なんて誰にでもあるから気にするな
で終わっていました
確かに私の周りでも頭痛の友人はいたので
そんなものかと思って我慢していましたが
今思い返してみると頭痛から来ていたのかもしれません
もしあなたのお子さんが鼻水をズルズルいわせて
頭痛がする
なんて言っていたら
風邪でないとすると
この鼻炎から来ている可能性もありますので
是非次回紹介させて頂きます治療法を行ってあげてください。
2015年11月1日 : 頭痛
顎関節症からくる頭痛のセルフケアについて
今回は
前回に引き続き
顎関節症からくる頭痛のセルフケアについて
ご紹介させて頂きます。
ではまず
前回の復習を少しさせて頂きます。
アゴの開け閉めで音や痛みが出る、開閉しない原因として
Ⅰ型:筋肉が原因
Ⅱ型:関節包、靭帯が原因
Ⅲ型:関節円板という軟骨が原因
Ⅳ型:変形性関節症
Ⅴ型:上記に該当しないもの
という分類分けがありましたね
そしてこれらの症状や痛みが悪化しないように
咀嚼筋(アゴの筋肉)が補うというお話しでしたね
それでは今回は
自身で行えるケアについて紹介させて頂きます。
あらかじめ注意事項をお伝えします。
顎を動かす運動がありますが
音がでる人は音がでないまでの顎の開閉で行ってください
同じように痛みを伴う人も痛みがでない範囲で行ってください。
まず
覚えておいてくださいといった筋肉を覚えていますか?
咬筋(こうきん)
側頭筋(そくとうきん)
ですね
ではイメージがつくように
イラストで紹介させて頂きます
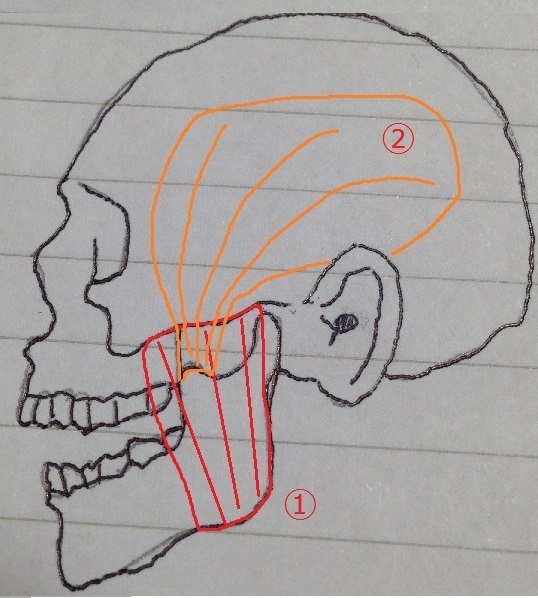
①が咬筋(こうきん)
②が側頭筋(そくとうきん)
になります
耳を基準の位置とするアプローチもあるので
骨のイラストですが耳もつけさせていただきました。
①の咬筋(こうきん)
はとても強力な筋肉です
顎の脱臼を治す時に
親指を口の中にいれて治すという手法があるのですが
下手に行うと
指を食いちぎられるといったケースもあります
まず
咬筋(こうきん)
は
頬骨(きょうこつ)(ほほぼね)
から
下顎骨(かがくこつ)の斜め下の部分についています
この
咬筋(こうきん)
を軽くマッサージしてあげてください
特に
骨のきわのところが大切になります
咬筋(こうきん)に対してのアプローチ
1.頬骨(ほほぼね)の下に親指の内側をあてます(内側とは人差し指側です)
2.頬骨(ほほぼね)に向かって親指を下からグリッと押し込むように当ててください
この時に左右どちらかのほうがもりあがって感じる人は普段から咬筋(こうきん)に負担がかかっているのでこのアプローチを継続すると効果が大きく期待できます!
3.これをジワーっと押し当ててたり、ぐりぐりと押したり刺激を変えて行ってください。
これがまず咬筋(こうきん)のアプローチになります
以上の方法を継続していくと
痛みが減ったり
顎の開けれる範囲が広がると思います
このマッサージを行いながら
音がでない、痛みがでない範囲で
顎を開けたり閉めたりしながら行ってください。
あけすぎると筋肉が張りすぎて効果がないので
少しの開閉で行ってください。
そして
咬筋(こうきん)の下部のアプローチは
下顎骨の下の角(かど)に人差し指、中指、薬指をおき指の平で少し大きめに円を書きながら
マッサージを行ってください
以上が咬筋(こうきん)のアプローチです
続いて
側頭筋(そくとうきん)
のアプローチです
まずは
顎の力を抜きます
そうすると自然と少し口があくはずです
力を抜くことができたら
左右の耳の上の頭の横部分に
人差し指、中指、薬指、小指の指の平をおいてください
見た目は耳を覆いかぶすような形になると思います。
そのまま顎を開けたり横にスライドすると
筋肉が動いているのを感じることができるはずです
頭を触るときは防御反応が働きやすく頭の刺激が強くなってしまうため
すごくソフトに触るようにしてください
そこで円をかくように大きく手を動かしてください。
側頭筋(そくとうきん)は大きい筋肉ですので
耳の上だけでなく
その前後左右でも同じように行ってください。
以上が
自身で行うケアになります
指で行うのは気持ちいいものがありますが
これだけではなく
普段の食生活でも気をつけなくてはいけません
では今から
固いせんべいを噛むことをイメージしてください
この時
あなたはどちらの歯でかみますか?
右?左?
そこで
右!
や
左!
と答えれる人は
噛み癖があります
そういった人は
次口にものをいれる時は反対の歯でかむようにしてください
このように食事中にも噛む方を意識して食べるのが大切になってきます。
最後に
頭痛についてですが
根本的な治療のため
その前の顎に注目をおいた内容になりました。
一口に頭痛といっても
たくさんの原因が考えられます。
もし顎の開閉時音がでる
痛みがあるという人は
是非試してみてくださいね。
2015年10月12日 : 肩こり
パソコンやスマートフォンの普及に伴い現代人の多くが頭を悩ませている肩こり、その生活習慣の特徴から“同一姿勢”や“眼精疲労”“運動不足”が原因となって肩こりを引き起こしてしまうことが多いです。その他にも頸椎症や頸椎椎間板ヘルニアといった疾病に伴う肩こりも存在しますが、まずはこの3つの原因について見ていきましょう。
1.同一姿勢
長時間のデスクワークや運転など、同じ姿勢をとり続けることが肩こりの原因となります。
私たちの頭の重さはだいたい5〜6kg程度であり、この頭を首と肩で支えています。この重さの頭を長時間同じ位置で保持し続けるには、首周り、肩周りは同じ筋肉を収縮させ続ける必要があります。特に日本人の骨格は肩幅が狭い華奢な体型であるため、筋肉への負担も大きくなりやすいとされています。
筋肉は収縮をし続けることによって、どんどん緊張が高まり硬くなってしまいます。そうして硬くなった筋肉は血流が阻害されやすく、新鮮な血液が行き渡らないことによって筋肉に十分な酸素が供給されずに肩こりを招いてしまいます。
特に猫背の姿勢の人や、机と椅子の高さが身体にマッチしていない人はデスクワークの際などに、首を前に突き出した姿勢をとりやすくなります。この姿勢は特に首や肩の筋肉を緊張させやすく、長時間この姿勢をとり続けることで肩こりを誘発します。
対処法としては、やはりこまめに肩や首を動かすことでしょう。首を大きく回してみたり、肩をぐるぐると回してみたり、軽い体操で筋肉への血流を良くしましょう。
2.眼精疲労
細かい文字やパソコンの画面を見続けると、眼の周りの筋肉が緊張し、それに伴い首回りの筋肉も緊張していきます。特に、パソコンの場合は光源を見続けることになるので、さらに眼とその周りの筋肉への負担は大きくなります。実際、毎分15〜20回とされている人の瞬きは、パソコン作業中は毎分1〜2回にまで減少するといわれていることからも、特に眼精疲労を招きやすいことがわかります。
この眼精疲労からくる肩こりの対処法としては、眼を休めることが大切です。少しの間、眼を閉じて休ませることや、こめかみのあたりを指の腹で軽くマッサージすることなどが効果的です。また、ずっと近くを見続けている場合には、窓の外などの遠くを眺めるのも良いでしょう。
3.運動不足
デスクワークや車通勤などの同一姿勢、眼精疲労を招く生活習慣は同時に、運動不足の原因ともなります。
運動不足の筋肉では、血流が低下してしまい老廃物も溜まりやすくなってしまいます。また、筋肉は使わないとすぐにやせ細ってしまうため、運動不足は首周り、肩周りの筋力低下も引き起こします。首周り、肩周りの筋力が低下すると、当然日常生活による負担は大きくなるため、身体の姿勢を維持するだけでも筋肉が硬くなっていきます。
運動不足の対処法はもちろん運動をすることです。ジョギングや体操といった軽めの負荷の運動で構いません。それが難しいということであれば、毎日の通勤で少しだけ階段を使ってみましょう。
肩こりの原因の多くは私たちの普段の生活習慣の中に隠れています。自らの生活習慣を見直し、肩こりの原因を考えてみましょう。